SLE患者病程中常出现血液系统异常,病情活动期更多见。血液系统异常可为SLE的首发症状,临床表现可与原发性血液系统疾病十分相似,让医师忽视潜在的病因,此时应进行相应的实验室检查并注意鉴别诊断。
(一)贫血
几乎所有SLE患者均可在病程某一时期出现贫血。贫血的轻重与病程长短及病情的严重程度有关,多数为轻度至中度贫血。SLE并发贫血根据发病机制可分为两大类:一类为非免疫性贫血,包括慢性病贫血、缺铁性贫血、铁粒幼细胞性贫血、肾性贫血和继发于其他疾病的贫血如镰状细胞性贫血;另一类为免疫介导的贫血,包括自身免疫性溶血性贫血、纯红细胞发育不良、再生障碍性贫血和恶性贫血等。药物所致的贫血可能为非免疫介导的贫血,也可能为免疫性贫血。
1.非免疫性贫血
(1)慢性病贫血:慢性病贫血是SLE中最常见的贫血,患者红细胞多呈正细胞、正色素性,网织红细胞计数往往降低,血清铁降低,总铁结合力正常或轻度降低,转铁蛋白饱和度降低,但骨髓象通常正常,骨髓铁含量也正常,说明铁储备量充足。慢性病贫血的主要病因为铁代谢异常,患者肠道铁吸收常常增加,但吸收的铁并未参与合成血红蛋白,而是储存于肝脏、脾脏,铁的利用率降低。同时,大多数患者的血浆铁转换率升高,骨髓细胞活性降低和红细胞寿命缩短也是造成贫血的原因。慢性病贫血发展缓慢,突然出现贫血程度加重应考虑其他因素参与,如失血等。
(2)缺铁性贫血:SLE患者发生缺铁性贫血并不少见。药物治疗所致的急慢性胃肠道出血或月经过多均可引起缺铁性贫血。患者红细胞常呈小细胞、低色素性,血清铁降低,总铁蛋白结合力升高,骨髓铁减少,应与慢性病贫血相鉴别。铁剂治疗有效,同时应治疗引起缺铁性贫血的原发病因。
(3)其他非免疫性贫血:大部分SLE患者存在肾脏病变,进入尿毒症期后,肾间质损害明显,引起促红细胞生成素合成减少而导致肾性贫血。红细胞为正细胞、正色素性。可使用促红细胞生成素治疗。
一些SLE患者可合并镰状细胞性贫血,而镰状细胞性贫血的患者也常出现抗核抗体阳性。研究认为镰状细胞性贫血存在补体旁路异常激活,从而易患免疫复合物介导的疾病,但目前尚未发现镰状细胞性贫血患者中SLE患病率增高。
曾有病例报道SLE患者可合并铁粒幼细胞性贫血,其中1例最终发展为红白血病,还有个别难治性贫血患者发展为SLE,鉴于病例数少,并不能说明SLE与这些贫血有关。SLE的治疗药物如氮芥类和抗疟类药可抑制骨髓增生,从而引起贫血。
2.免疫介导的贫血
(1)自身免疫性溶血性贫血(autoimmune hemolytic anemia,AIHA):A1HA(图3-188)在SLE中并不少见,7%~15%的患者出现AIHA,2%~6%的患者以AIHA为SLE首发表现。根据自身抗体作用于红细胞时所需的温度可将AIHA分为两类:一类为温抗体型AIHA,自身抗体以IgG型为主,有时亦可为IgM或IgA;另一类为冷凝集素型AIHA,以IgM型抗体和补体混合介导。
【病例3-182】SLE患者,女,49岁。图3-188为自身免疫性溶血性贫血骨髓象。
骨髓象:①骨髓增生Ⅲ级,粒系占41%,红系占54%,粒∶红=0.76∶1。②粒系:原粒以下可见,各阶段比例大致正常。③红系:早幼红以下可见,晚幼红比值偏高。成熟红细胞形态大小不等。④淋巴细胞比例偏低。⑤全片见巨核细胞5个,血小板散在可见。
血象:①白细胞数不少,分类分叶核细胞比例偏高。②成熟红细胞形态大小不等,可见有核红细胞。③血小板散在可见。
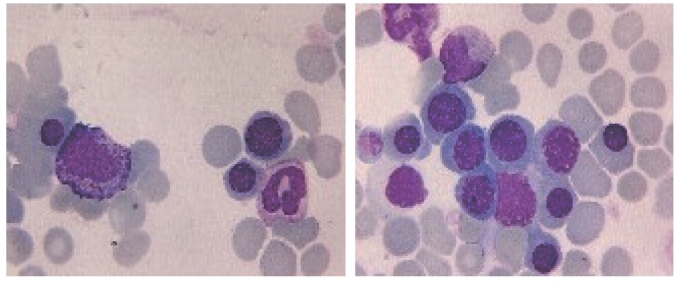
图3-188 自身免疫性溶血性贫血骨髓象
图片提供者:陈家丽(北京大学人民医院风湿免疫科)
1)温抗体型AIHA:SLE患者的AIHA以温抗体型为主,溶血的部位主要在脾脏。被IgG包被的红细胞形态发生变化,失去典型的双凹圆盘状结构,在经过脾脏血窦时结合具有Fc段受体的脾脏巨噬细胞及补体而被破坏。临床表现为乏力、眩晕、发热及脾脏肿大,溶血速度较快时还可出现黄疸、血红蛋白尿等。贫血为正细胞、正色素性,网织红细胞增多、结合珠蛋白水平降低。外周血涂片可见红细胞大小不等,并可见有核红细胞、多染性红细胞、点彩红细胞和Howell-Jolly小体。骨髓象呈红细胞系统代偿性增生。Coomb's试验阳性,主要为抗IgG和抗C3型。
2)混合型AIHA:SLE合并AIHA的一部分患者同时存在IgG型温抗体和冷凝集素,这些患者溶血通常较重,但多数患者对糖皮质激素治疗有效。(https://www.xing528.com)
糖皮质激素治疗AIHA效果良好,一般剂量为泼尼松1 mg/d。严重或急性溶血可使用甲泼尼龙冲击治疗。糖皮质激素治疗效果不佳时,可加用免疫抑制剂、雄激素。血红蛋白<60 g/L时,可输血支持。脾切除术适用于糖皮质激素治疗无效、激素维持量过大(>20 mg/d)及不能耐受糖皮质激素不良反应的患者,脾切除短期可缓解症状,但对于SLE合并AIHA的患者无长期疗效。
(2)再生障碍性贫血:SLE患者并发再生障碍性贫血可能与自身免疫反应有关。有研究显示,部分SLE患者存在依赖或不依赖补体的IgG型抗体,体外实验中可抑制造血干细胞功能,但再生障碍性贫血也可能由SLE的治疗药物诱发。
(3)纯红细胞发育不良:少数SLE患者可发生纯红细胞发育不良,临床表现为严重的正细胞、正色素性贫血,网织红细胞减少,骨髓象显示红细胞增生低下。纯红细胞发育不良可能与自身免疫有关,包括存在抗幼红细胞抗体、红细胞生成受到抑制、T细胞参与的细胞免疫。体外实验表明,未治疗的SLE患者的T细胞可以抑制红细胞集落生成单位的形成;有研究显示,SLE患者体内存在抗促红细胞生成素受体的抗体,使促红细胞生成素作用受损。SLE患者的骨髓微环境受损,也影响红细胞生成;抗磷脂抗体也可能与本病有关。诊断需除外人类小DNA病毒感染引起的红细胞发育不良。纯红细胞发育不良可选用促红细胞生成素、免疫抑制剂等治疗。
(二)血小板异常
SLE患者的血小板异常包括数量异常和质量异常。约15%的SLE患者可发生血小板减少,其中大部分是轻度或中度减少。血小板减少可以是SLE病情活动的一种临床表现,临床上血小板计数在(20~50)×109/L时,一般无出血表现,仅有出血时间延长。当血小板计数<20×109/L时,可出现自发出血如明显的皮肤黏膜紫癜、鼻出血、牙龈出血,有些患者可发生胃肠道、泌尿生殖道出血,甚至可发生中枢神经系统出血。抗血小板抗体是引起血小板减少的主要原因,SLE治疗中所用的药物如抗疟药、免疫抑制剂等可引起骨髓抑制,造血细胞功能低下,也可引起血小板减少。SLE患者伴发的血小板异常还可表现为血小板黏附、聚集及释放功能的异常,实验室检查可见出血时间延长和体外血小板功能异常,研究人员发现血小板内5-羟色胺、腺嘌呤核苷酸及β凝血球蛋白水平明显降低,认为SLE患者的血小板功能异常可能是获得性贮存池病。
1.免疫性血小板减少性紫癜
免疫性血小板减少性紫癜(immune thrombocytopenic purpura,ITP)(图3-189)与SLE有着密切的联系。某些SLE患者以ITP为首发症状;有时SLE的症状可在ITP发病数年后出现,3%~15%的ITP患者发展为SLE,特别是伴有高滴度抗核抗体阳性和抗SSA抗体阳性的患者可能性更大。临床表现取决于血小板数量,以皮肤、黏膜出血为主要表现,常反复发作,脾脏一般不大或轻度增大。骨髓象典型者为巨核细胞增多,而产生血小板的巨核细胞减少或缺如(成熟障碍);少数患者出现巨核细胞减少(增殖障碍)。血清中可检出抗血小板抗体,IgM等可明显升高,但升高程度与血小板数量及出血严重程度并不一定平行,血小板寿命亦缩短。
【病例3-183】SLE患者,女,50岁。图3-189为免疫性血小板减少症骨髓象。
髓像:①骨髓增生Ⅳ级,粒系占78.5%,红系占5.5%,粒∶红=14.27∶1。②粒系:中幼粒以下可见,分叶核细胞比例偏高。③红系:早幼红以下可见,中晚幼红比值偏低。成熟红细胞形态大小不等。④淋巴细胞比例正常。⑤可见单核细胞。⑥全片见巨核细胞14个,血小板散在可见,量偏少。
血象:①白细胞数不少,分类大致正常。②成熟红细胞形态大致正常。③血小板散在可见,量偏少。
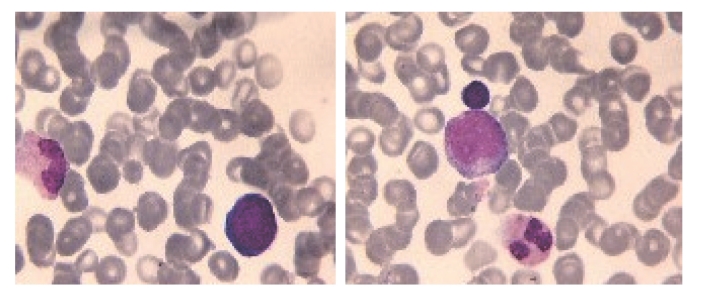
图3-189 免疫性血小板减少症骨髓象
图片提供者:陈家丽(北京大学人民医院风湿免疫科)
2.血栓性血小板减少性紫癜
血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)是一种原因不明的微循环疾病,临床特点为五联征:发热、血小板减少性紫癜、微血管病性溶血性贫血、波动性神经症状及肾功能受损。本病并不多见,TTP与SLE之间有一定相关性,SLE患者可出现TTP的临床表现,有些患者在TTP发病数年后被确诊为SLE。合并TTP的SLE患者常伴有关节痛、胸膜炎、胸腔积液、脾肿大及血清球蛋白升高。
(三)白细胞异常
白细胞减少是SLE患者伴发的另一种血液异常,其发生率仅次于贫血。研究显示,50%~60%的SLE患者白细胞数<4.5×109/L,17%的患者白细胞<4.0×109/L,但严重的白细胞减少并不多见。白细胞减少与疾病活动、药物治疗、自身抗体及骨髓功能降低有关。白细胞减少时,粒细胞和淋巴细胞数均减少,但未分叶核粒细胞计数可能增加。有研究报道,SLE患者血循环中存在抑制粒细胞生成的因子。严重的粒细胞减少较少见,可用大剂量糖皮质激素及重组人类粒细胞集落刺激因子治疗。对粒细胞功能的研究发现,SLE患者粒细胞异常不仅表现为数目减少,还存在吞噬和调理功能异常。体外实验中未发现粒细胞趋化作用的明显变化,但SLE患者体内粒细胞趋化因子水平常明显降低。70%~80%的SLE患者淋巴细胞绝对计数减少(<1.5×109/L),淋巴细胞绝对值减少和疾病活动性及狼疮性脑病相关,病因尚不清楚,可能和抗淋巴细胞抗体有关。抗淋巴细胞抗体大多为IgM型,属冷抗体,具有杀细胞活性。
白细胞计数增加可能与感染或应用糖皮质激素有关,临床应注意鉴别。研究发现,约10%的SLE患者可伴有嗜酸性粒细胞增多,有时可超过白细胞总数的10%,尤其是未治疗的患者。嗜碱性粒细胞常常减少,其绝对值与抗dsDNA抗体、循环中免疫复合物及补体水平有关。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。




