1.胎盘造血干细胞概述
胎盘来源造血干细胞是存在于胎盘组织中的一群原始造血细胞(图2-2-22),造血干细胞是血细胞(红细胞、白细胞、血小板等)的祖细胞,是高度未分化细胞,也可以说它是一切血细胞(其中大多数是免疫细胞)的原始细胞。
2.胎盘造血干细胞的优势
胎盘组织来源造血干细胞数量丰富。陈代雄等[2]研究表明,胎盘CD34+细胞百分率是脐带血的8.8倍,CD34+CD38-细胞和CD34+CD38+细胞百分率分别是脐带血的4.6倍和11.9倍(表2-2-4),而且体外HSPC集落形成的试验结果[5]表明(图2-2-23),胎盘组织中的单个核细胞产生的集落数量明显高于脐带血源,说明胎盘组织中含有比脐带血更丰富的HSPC。另外,他们发现胎盘中的淋巴细胞总数、T细胞(CD3+CD2+)、B细胞(CD19-)、Th(CD3+CD4+)细胞及Th/Ts比值均明显低于脐带血,而CD8+CD28-T抑制细胞则明显高于脐带血。这说明胎盘组织中的细胞免疫成分较少,也许比脐带血更有利于造血细胞的移植。山东脐带血干细胞中心周胜利[3]的研究成果也表明,来自于胎盘组织中的有核细胞数是脐带血细胞的3~4倍。

图2-2-22 运用免疫荧光染色技术检测到早在16周的胎盘中就含有造血细胞(CD34+CD45+细胞),造血细胞主要存在于胎盘绒毛膜和脉管系统中[1]。
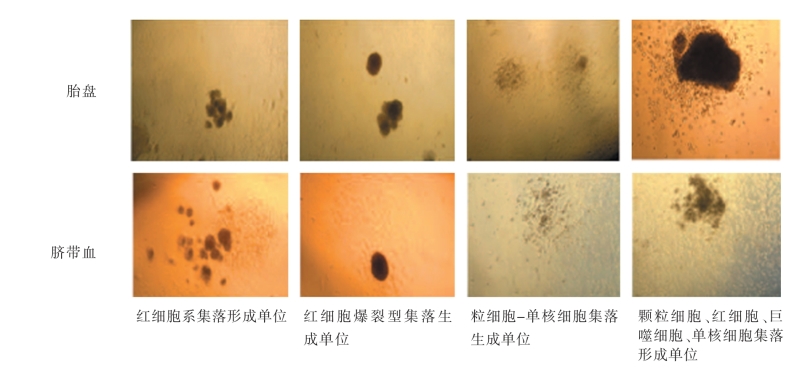
图2-2-23 胎盘造血干细胞和脐带血造血干细胞体外增殖能力的比较[5]。
表2-2-4 胎盘和脐带血中造血干细胞含量的比较(%)[2]

王飞[4]等的研究成果也发现,胎盘组织来源的造血干细胞的免疫原性要低于脐血和外周血造血干细胞。他们应用单向混合淋巴细胞培养的方法初步比较胎盘、脐血及外周血造血干细胞的免疫原性,研究结果表明,胎盘组织来源的混合淋巴细胞反应的水平大大低于其他来源的混合淋巴细胞反应的水平。这说明胎盘组织的免疫原性低于脐血、外周血的免疫原性,这样低的免疫反应能降低移植物抗宿主病(GVHD)的发生率和严重程度,也有可能消除组织型匹配的问题。
3.胎盘造血干细胞的作用机制
影响造血干细胞移植能否成功的最重要因素为干细胞数量、干细胞能否顺利归巢、植入。造血干细胞归巢(homing)是指定向造血干细胞通过静脉移植并经过外周血循环进入受体后,经复杂的分子间相互作用而介导其在骨髓内识别与定位(表2-2-5)[6]。目前研究表明,造血干细胞归巢包括一系列复杂的过程(图2-2-24)[6]:①移植的干细胞滚动黏附于骨髓血窦内皮;②稳定的黏附并穿行内皮;③到达血管外骨髓微环境后开始增殖分化,重建造血。
4.胎盘造血干细胞的适应证
血液系统恶性肿瘤:慢性粒细胞白血病、急性髓细胞白血病、急性淋巴细胞白血病、非霍奇金淋巴瘤、霍奇金淋巴瘤、多发性骨髓瘤、骨髓增生异常综合征。
 血液系统非恶性肿瘤:再生障碍性贫血、范可尼贫血、地中海贫血、镰状细胞贫血、骨髓纤维化、重型阵发性睡眠性血红蛋白尿症、无巨核细胞性血小板减少症。
血液系统非恶性肿瘤:再生障碍性贫血、范可尼贫血、地中海贫血、镰状细胞贫血、骨髓纤维化、重型阵发性睡眠性血红蛋白尿症、无巨核细胞性血小板减少症。
 其他实体瘤:乳腺癌、卵巢癌、睾丸癌、神经母细胞瘤、小细胞肺癌。
其他实体瘤:乳腺癌、卵巢癌、睾丸癌、神经母细胞瘤、小细胞肺癌。
 免疫系统疾病:重症联合免疫缺陷症、严重自身免疫性疾病。
免疫系统疾病:重症联合免疫缺陷症、严重自身免疫性疾病。
5.临床应用案例简介
(1)恶性血液病(白血病)
造血干细胞移植已成为治疗恶性血液病的有效手段,包括急性白血病、慢性白血病、恶性淋巴瘤、骨髓增生异常综合征、多发性骨髓瘤等。2009年,我国卫生部下发的《脐带血造血干细胞移植技术管理规范(试行)》通知明确了造血干细胞治疗技术的适应证,包括遗传性及先天性疾病(骨髓衰竭、血红蛋白病、重症免疫缺陷病、代谢性疾病)、恶性疾病(急性白血病、慢性白血病、骨髓增生异常综合征、多发性骨髓瘤、恶性淋巴瘤及其他某些恶性肿瘤)及非恶性疾病(重症再生障碍性贫血、重症放射病)。
造血干细胞植入失败、异基因造血干细胞移植后急性GVHD以及移植后白血病复发是影响造血干细胞移植疗效的主要问题。相关临床研究结果已证明间充质干细胞支持造血重建,增强造血干细胞的植入,减少GVHD。最近,造血干细胞联合间充质干细胞共移植治疗白血病取得巨大进展。
表2-2-5 与造血干细胞移植相关的黏附因子[6]

 (https://www.xing528.com)
(https://www.xing528.com)
图2-2-24 造血干细胞的归巢[7]。
2013年,304医院、北京武警总医院与北京汉氏联合生物技术有限公司首席科学家韩忠朝教授合作,对50例患者进行半相合清髓性造血干细胞联合脐带间充质干细胞共移植治疗难治性/复发性恶性血液病[8]。50例患者2年无进展生存率为66%。该临床试验说明,脐带间充质干细胞联合异基因造血干细胞共同移植治疗恶性血液病是安全可行的方案。间充质干细胞能够提高异基因造血干细胞移植成功率,不同程度地减轻了移植物抗宿主病。
(2)地中海贫血
造血干细胞移植(HSCT)通过预处理克服受者免疫屏障,然后输注正常供体的造血干细胞(HSC),以替代重型β-地中海贫血受者体内基因缺陷的造血干细胞,从而重建受者正常红系造血功能,这是目前临床唯一可根治重型β-地中海贫血的治疗方法。1982年,Thomasa等报道同胞骨髓移植(BMT)治疗一例重型β-地中海贫血首获成功,迄今为止全世界已有超过3000例重型β-地中海贫血患者接受各种造血干细胞移植[9]。在国内,南方医科大学吴博士使用造血干细胞移植治疗重型地中海贫血93例,无病生存率在70%以上[10]。
(3)再生障碍性贫血
再生障碍性贫血(SAA)的病情凶险、进展快,患者常因严重的感染或者全身出血而死亡。已有大量研究证明,造血干细胞移植(HSCT)是治疗SAA的一种有效措施。中国协和医科大学血液学研究所血液病医院对16例再生障碍性贫血患者进行造血干细胞移植,14例患者获得造血重建,13例存活[11]。华中科技大学同济医学院附属医院对23例SAA患者均采用外周造血干细胞作为移植来源,除1例患者因移植前存在肺部感染及败血症危险因素而没有植活,其余22例均顺利植活,存活22例,总体生存率为95.7%[12]。
间充质干细胞的免疫抑制作用在治疗再生障碍性贫血中也有非常重要的应用。武警总医院和北京汉氏联合生物技术有限公司首席科学家韩忠朝教授合作,对21例重型再生障碍性贫血患者进行半相合造血干细胞和间充质干细胞(MSC)共移植。研究结果显示,所有接受MSC的患者表现出稳定的造血植入,并没有出现输注MSC相关的毒副作用[13]。
中性粒细胞和血小板的平均恢复时间分别为12天和14天,21例没有出现血小板恢复时间延迟现象,且没有观察到严重的急性GVHD(aGVHD)增多。患者的2年后无进展存活率为74.1%(图2-2-25)。研究结果表明,间充质干细胞的免疫抑制作用能够减少移植失败和GVHD的发生。

图2-2-25 移植治疗后的无恶化生存期[13]。
参考文献
[1]Robin C,Bollerot K,Mendes S,et al.Human placenta is a potent hematopoietic niche containing hematopoietic stem and progenitor cells throughout development[J].Cell Stem Cell,2009,5(4):385-395.
[2]陈代雄,方宁,刘祖林,等.人胎盘造血干/祖细胞及淋巴细胞亚群表型的研究[J].中华血液学杂志,2004,25(3):175-178.
[3]周胜利,宋剑秋,旭日.胎盘组织及血液中含有丰富的造血干/祖细胞[J].中国实验血液学杂志,2002,10(2):142-147.
[4]王飞,刘玉峰,张艳华,等.胎盘、脐血及外周血造血干细胞免疫原性初步比较[J].中国实用医刊,2010,37(7):3-4.
[5]Vladimir S,Catherine H,Sandra L,et al.Human term placenta a new abundant source of hematopoietic cells-a potent alternative for cord blood and bone marrow.Exp Biol Med(Maywood),2009,234(7):813-823.
[6]罗云.造血干细胞归巢机制研究进展[J].重庆医学,2011,40(30):3107-3109,3111.
[7]Khaldoyanidi S.Directing Stem Cell Homing[J].Cell Stem Cell,2008,2(3):198-200.
[8]Wu Y,Wang Z,Cao Y,et al.Cotransplantation of haploidentical hematopoietic and umbilical cord mesenchymal stem cells with a myeloablative regimen for refractory/relapsed hematologic malignancy[J].Ann Hematol,2013,DOI 10.1007/s00277-013-1831-0.
[9]徐宏贵,方建培.造血干细胞移植治疗重型β-地中海贫血[J].中国小儿血液与肿瘤杂志,2012,17(2):49-52.
[10]吴学东.不同来源造血干细胞移植治疗重型地中海贫血的临床研究[D].广州:南方医科大学,2010.
[11]翟卫华,王玫,周征,等.异基因造血干细胞移植治疗再生障碍性贫血16例临床观察[J].中华血液学杂志,2007,28(2):78-82.
[12]洪嘉欣,刘小云,张然,等.外周血造血干细胞移植治疗重型再生障碍性贫血23例分析[J].临床血液学杂志,2013,26(7):462-464.
[13]Wu Y,Cao Y,Li X,et al.Cotransplantation of haploidentical hematopoietic and umbilical cord mesenchymal stem cells for severe aplastic anemia:Successful engraftment and mild GVHD[J].Stem Cell Res.,2013,12(1):132-138.
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。




