1.癌症的发生机制
癌症之所以可怕,在于癌细胞可以不受控制地分裂。癌症的致病因素很多,比如遗传、污染、饮食习惯、辐射等。然而这些并不是癌症高发核心因素。出人意料的是,癌症发生率最相关的因素是寿命!寿命长是癌症高发的核心因素,而癌症是人类长寿的必然代价!
长寿之所以成为癌症高发的核心因素,是由癌症的发生机制所决定的。简单来讲,癌症发生的机制可以分为两个过程:基因突变和免疫逃逸。
癌症发生的直接原因是基因突变,没有致癌基因突变,也就没有癌症产生。人体大约包含两万多个基因,其中和癌症有直接关系的基因有一百多个,这些癌症基因中突变一个或者几个,癌症发生的概率就非常高。
基因突变是所有生物都不可避免的,这是由生物细胞分裂机制所决定的。细胞分裂过程中,遗传物质(DNA)的自我复制过程可能受到外界或者自身因素影响,从而造成复制错误形成基因突变。环境因素和遗传因素都是癌症基因突变的重要因素,但是大部分的癌症基因突变是由DNA复制过程中的随机错误导致的。
人类细胞分裂时需要对DNA的31.6亿个碱基对进行全部复制,而每一次细胞分裂都可能产生基因突变。但是大多数突变并非发生在关键基因上,因此癌症发生仍然是小概率事件。虽然每次细胞分裂时产生致癌突变的概率很小,但是每个人时刻都在进行细胞分裂,这为致癌突变的发生提供了巨大的基数支持,使得癌症高发。
癌症的发生概率(P),同时受到细胞分裂次数(a)、每次分裂产生突变数目(b)、致癌基因概率(p1)和免疫系统清除癌细胞失败概率(p2)几个因子影响,其关系可以大致表述为:P=a×b×p1×p2。癌细胞的产生受a、b和p1三个因子共同作用,其中p1对每个人都是一样的。癌细胞要免疫逃离成功后才能发展为癌症,因此癌症发生的关键在于p2。
细胞分裂次数与寿命和组织修复次数呈正相关关系。寿命越长,细胞分裂次数越多,因此人群寿命越长,癌症发生率越高。在我国,城市居民人均寿命高于农村,随之而来的则是城市的癌症发生率也高于农村。人体器官或组织受伤次数越多,为修复受损器官或组织所需要的细胞分裂次数也就越多,因而长期器官损伤,反复修复组织容易诱发癌症。例如,抽烟损伤肺部细胞,因此长期抽烟容易得肺癌;乙肝病毒伤害肝细胞,因此乙肝病毒携带者容易得肝癌。
每次分裂产生突变数目因人而异,先天携带一些突变基因虽不能直接导致癌症,但是会让每次分裂产生突变数目大幅增加,进而增大癌症罹患概率。例如,携带BRAC1基因突变的人群罹患乳腺癌的概率远高于非携带人群。
癌细胞由于基因突变引起,但癌细胞需要免疫逃离成功才能发展为癌症。免疫能力越弱,癌细胞免疫逃离成功的可能性越高。譬如,老年人免疫系统比年轻人更为脆弱,因而老年人罹患癌症的概率更高。艾滋病毒专门摧毁人类免疫系统,所以大部分艾滋病患者最后往往死于癌症。
基因突变是产生癌细胞的先决条件,而癌细胞需要免疫逃离成功才能发展成癌症。人体几乎每天都在产生癌细胞,但在正常情况下,免疫系统会将突变的癌细胞清除掉。因此,癌症的发生通常需要长达二三十年的时间积累,以积累大量基因突变和免疫逃逸成功。对于儿童而言则不具备这样的时间积累条件,因此儿童癌症的发生则主要是受先天因素和遗传因素影响。
2.癌症难治的原因
相比于癌症的高发生率,人们更恐惧的是癌症难以治愈以及随之而来的高致死率。癌症之所以难以治愈,是由癌症特殊的病理机制和特性所决定的。
首先,癌症是内源性疾病。癌细胞是正常细胞基因突变的结果,其与正常细胞的特异性很小。由此产生癌症治疗的两个难题:一是科研人员难以找到癌细胞显著的特异性并研制出特异性的治疗方法,从而有效杀死癌细胞而不伤害正常细胞;二是针对癌症的治疗方法往往伴随着严重的副作用,因而无法进行大剂量使用。例如,放化疗在杀死癌细胞的同时也会杀死其他正常细胞,因而无法对患者大剂量施行放化疗,必须分为多个疗程进行,以免患者先死于放化疗。
其次,癌症种类众多,不同的基因突变所导致的癌细胞的特异性和治疗手段均不同。因此,至今没有一种特效药能够针对所有癌症。即便是同一身体部位,诱发癌症的基因突变也多种多样。譬如,抗肺癌药色瑞替尼(Ceritinib)针对是ALK基因突变,而仅有3%~5%左右的肺癌患者才发生ALK基因突变,因此色瑞替尼仅对3%~5%左右的肺癌有很好的效果。癌症肿瘤的多样性、新药研制的高昂成本和漫长周期,使得攻克癌症变得极为困难。
最后,癌细胞也在不断进化,产生突变抗药性。抗生素诞生的早期对细菌有着极好的灭杀效果,而随着抗生素的不断使用和细菌的不断进化,细菌也就随之产生了抗药性。与之相似的是,癌细胞也会不断进化,对抗癌药物产生抗药性。譬如,肺癌患者在使用色瑞替尼治疗几个月后,癌细胞会丢弃突变的ALK基因而产生新的基因突变,从而产生对色瑞替尼的抗药性。
3.癌症的认知革命
人类对癌症的治疗手段的变化本质上是对癌症认知的变化。人类早在数千年前就对癌症有所记录,但是对癌症的认知革命则发生在近百年内,其中包括三次认知革命。
知道癌细胞能够快速分裂是对癌症的第一次认知革命。针对癌细胞能快速分裂的特性,人们采用放疗、化疗等方式来杀死癌细胞。放疗是直接利用高能射线杀死癌细胞的治疗手段,它会直接破坏细胞的DNA,癌细胞由于对放疗产生的DNA破坏更为敏感且DNA修复能力较差从而被杀死;化疗是指使用具有抗癌功效的化学药物进行的癌症治疗手段,向癌症患者内注射化疗药来杀死癌细胞。然而,放化疗对人体有着很大的副作用,容易造成不可逆伤害,因此无法大剂量使用。
知道基因突变是导致癌症的首要条件是对癌症的第二次认知革命。在此基础上,人们发明了靶向治疗,通过研制特异性药物来抑制癌细胞独有的致癌基因,例如慢性粒细胞性白血病的靶向药物格列卫(Glivec),肺癌靶向药物色瑞替尼等。
知道癌细胞需要发生免疫逃逸是癌症发生的必要条件是对癌症的第三次认知革命。在此基础上,人们开发了免疫疗法,通过激活人体的免疫系统来主动清除癌细胞。美国教授詹姆斯·艾利森(James Allison)与日本教授本庶佑作为免疫疗法的先驱获得2018年诺贝尔生理学或医学奖。免疫疗法的开创彻底改变了人类对抗癌症的格局。
对于癌症治疗,试图杀死全部癌细胞是极为困难的,因为人体可能时刻都在产生新的基因突变。因此,控制癌细胞的生长,将癌症变为慢性疾病则更为可行。例如,大量的男性的前列腺中一直存活着癌细胞,并且可能一生不受其影响。
4.癌症预防
事实上,近半数的癌症是可以预防和避免的。如前所述,受伤次数越多的人体器官,整体而言也越容易发生癌变。因此,保持健康的生活习惯有助于降低癌症的罹患概率。另外,采取相应的预防手段也可以大幅降低癌症发生率和死亡率。例如,帕帕尼科拉乌试验(papanicolaou test)可以有效地对宫颈癌进行筛查,注射HPV疫苗可以有效降低宫颈癌的发生率,注射肝炎疫苗可有效降低肝癌的发生率。
癌症的治愈率很大程度上取决于发现时间的早晚。癌症越早发现(如TNM分期为Ⅰ、Ⅱ期),治愈率越高;反之,癌症越晚发现(如TNM分期为Ⅳ期),往往越难以有效治愈。
在我国,居民在保健预防方面意识较为薄弱,对于癌症的早期筛查和预防工作极为缺乏,大部分癌症患者在对癌症确诊时往往都是中晚期,加大了治愈难度。对此,我们可以从2014—2018年重疾险的赔案占比中可见一斑。重疾及重疾身故赔案占比为79.2%,轻症赔案占比为5.5%。其中,非危及生命的(极早期的)恶性病变在轻症赔案占比中两性的非加权平均值[27]为12.7%。因此,人们应该加强定期健康筛查,及时发现并治疗癌症,从而降低癌症的危害性。
【注释】
[1]“保险公司设计重大疾病保险产品时,所包含的本规范中的每种轻度疾病累计保险金额分别不应高于所包含的本规范中的相应重度疾病累计保险金额的30%;如有多次赔付责任的,轻度疾病的单次保险金额还应不高于同一赔付次序的相应重度疾病单次保险金额的30%,无相同赔付次序的,以最近的赔付次序为参照。”——《重大疾病保险的疾病定义使用规范(2020年修订版)》(https://www.xing528.com)
[2]CI为重大疾病英文“Critical Illness”的首字母缩写。
[3]中国精算师协会经验分析办公室.中国人身保险业重大疾病经验发生率表(2020)编制报告[M].北京:人民日报出版社,2020.
[4]重疾指数,指实际重疾理赔案件数(保额)与预期重疾理赔件数(保额)的比值,用来反映重疾发生率的相对水平。预期重疾理赔件数(保额)基于重疾险样本经验发生率计算得出,其中分年龄分性别重疾指数均为1。
[5]![]() 其中,Ex是
其中,Ex是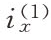 对应的暴露数。
对应的暴露数。
[6]提前给付,是指在被保险人死亡前,经被保险人申请,保险人提前向被保险人支付部分身故保险金的行为。
[7]现金价值,根据保险合同的约定,保单累计的实际价值。
[8]仅包含身故责任的重疾险和虽有身故责任但因非重疾身故仅返还现金价值的重疾险本质上是相同的,详见第十二章。
[9]“保险公司评估法定责任准备金时使用的因患重大疾病死亡占全部死亡的比率,应按照审慎性原则合理确定。其中,对于同时包含提前给付型重大疾病保险责任和死亡保险责任的人身保险产品,或以主附险形式包含重大疾病保险责任和死亡保险责任的产品组合,保险公司评估重大疾病保险责任和死亡保险责任的发生率之和,应以ix+qx-kx×qx(qx为中国人身保险业经验生命表(2010—2013)中的非养老类业务一表的死亡率)作为评估下限。另外,若重大疾病保险责任保额高于死亡保险责任保额,则重大疾病保险责任超出部分应以2020版重疾表的重大疾病经验发生率(ix)为评估下限。”——《中国银保监会关于使用〈中国人身保险业重大疾病经验发生率表(2020)〉有关事项的通知》(银保监发〔2020〕51号)
[10]qx为中国人身保险业经验生命表(2010—2013)中的非养老类业务一表的死亡率,下同。
[11]共569358件赔案,产品为重疾险(部分提前给付)和重疾险(额外给付)。
[12]此处重疾指25病种(2007版定义)和行业重疾险产品普遍使用的其他80种疾病。
[13]不明原因疾病死亡,指疾病死亡赔案因信息缺失无法进一步判别疾病种类。此类赔案信息缺失的根源在于对应的重疾险包含身故责任,因此无论被保人因何疾病原因身故保险公司均需理赔,因此在接到理赔申请后也就缺乏进一步查清具体细分疾病死因的动力。
[14]中国精算师协会经验分析办公室.中国人身保险业重大疾病经验发生率表(2020)编制报告[M].北京:人民日报出版社,2020:164-170.
[15]轻症是指重大疾病前期较轻的轻度疾病和中度疾病。仅包含轻度疾病(或/和中度疾病)责任的疾病保险产品,称为轻症保险。
[16]《中国银保监会关于使用〈中国人身保险业重大疾病经验发生率表(2020)〉有关事项的通知》(银保监发〔2020〕51号:“如承保病种少于2007版定义的全部25种疾病,且在65周岁以上的承保病种包括严重阿尔茨海默病和严重帕金森病,保险公司在评估法定责任准备金时,对于65周岁及以下年龄,应以‘6病种(2007版定义)经验发生率表CI1(2020)’作为重大疾病发生率评估下限,因患重大疾病死亡占全部死亡的比例使用‘因重大疾病死亡比例一表K1(2020)’;对于65周岁以上年龄,应以‘25病种(2007版定义)经验发生率表CI2(2020)’作为重大疾病发生率评估下限,因患重大疾病死亡占全部死亡的比例使用‘因重大疾病死亡比例二表K2(2020)’……如承保病种少于2020版定义的全部28种疾病,且在65周岁以上的承保病种包括严重阿尔茨海默病和严重原发性帕金森病,保险公司在评估法定责任准备金时,对于65周岁及以下年龄,应以‘6重度疾病病种(2020版定义)经验发生率表CI3(2020)’作为重大疾病发生率评估下限,因患重大疾病死亡占全部死亡的比例使用‘因重大疾病死亡比例一表K1(2020)’;对于65周岁以上年龄,应以‘28重度疾病病种(2020版定义)经验发生率表CI4(2020)’作为重大疾病发生率评估下限,因患重大疾病死亡占全部死亡的比例使用‘因重大疾病死亡比例二表K2(2020)’。”
[17]2006—2010年疾病原因对应的是2013版重疾表编制,2014—2018年疾病原因对应的是2020版重疾表编制。重疾赔案中的28病种指的是2007版定义的25病种和2020版定义新增的3个重疾病种(严重慢性呼吸衰竭、严重克罗恩病和严重溃疡性结肠炎)。
[18]6核心病种指2007版定义的第1~6种重大疾病或2020版定义的第1~6种重大疾病,具体所指版本可结合上下文推定。
[19]2020版重疾表的K值,对应的因重疾死亡赔案和死亡赔案需要按保额加权计算。
[20]防癌险,是指仅包含恶性肿瘤单病种保障的疾病保险。
[21]癌症医疗险,是指仅对恶性肿瘤单病种提供保障的医疗保险。
[22]Wanqing Chen,Rongshou Zheng,Peter D.Baade,Siwei Zhang,Hongmei Zeng,Freddie Bray,Ahmedin Jemal,Xue Qin Yu,Jie He.Cancer statistics in China,2015[J].CA:A Cancer Journal for Clinicians.2016(02).
[23]Feng Rui-Mei,Zong Yi-Nan,Cao Su-Mei,Xu Rui-Hua.Current cancer situation in China:good or bad news from the 2018 Global Cancer Statistics?[J].Cancer communications(London,England),2019,39(01).
[24]2006—2010癌症死亡原因分布数据来自《中国人身保险业重大疾病经验发生率表(2006—2010)编制报告》,2014—2018癌症死亡原因分布数据来自《中国人身保险业重大疾病经验发生率表(2020)编制报告》。
[25]Feng Rui-Mei,Zong Yi-Nan,Cao Su-Mei,Xu Rui-Hua.Current cancer situation in China:good or bad news from the 2018 Global Cancer Statistics?[J].Cancer communications(London,England),2019,39(1).
[26]各国吸烟率数据查询网址:https://www.tobaccoatlas.org。
[27]两性的非加权平均值,指男性的赔案占比与女性赔案占比的平均值,即不考虑两性赔案数量的差异。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。




