阿片受体激动药(opioid agonists)是指作用μ受体的激动药。其典型代表是吗啡。自哌替啶合成以来,又相继合成了一系列药物,其中在临床麻醉应用最广的是芬太尼及其衍生物。所谓麻醉性镇痛药主要也是指这类药物。
一、吗 啡
吗啡(morphine)是阿片中的主要生物碱,在阿片中的含量约为10%。其化学结构于1925年被确定。
【药理作用】
1.对中枢神经系统的作用 吗啡的突出作用是镇痛,作用于脊髓、延髓、中脑和丘脑等痛觉传导区阿片受体而提高痛阈,对伤害性刺激的痛感被抑制。吗啡对躯体和内脏的疼痛都有效;对持续性钝痛的效果优于间断性锐痛;疼痛出现前应用的效果较疼痛出现后应用更佳;在产生镇痛作用的同时,还作用于边缘系统影响情绪的区域的受体,消除由疼痛所引起的焦虑、紧张等情绪反应,甚至产生欣快感。环境安静时,病人易于入睡,脑电图上表现为α快波被较慢的δ波取代。
吗啡有缩瞳作用,是由于动眼神经核中自主神经成分受激动的结果。瞳孔针尖样是吗啡急性中毒的特征性体征。吗啡作用于延髓孤束核的阿片受体,抑制咳嗽;作用于极后区化学感受区,可引起恶心、呕吐,尤其在用药后不卧床时更易发生。
吗啡对脊髓的多突触传导途径有抑制作用,而对单突触传导途径则有兴奋作用,因而脊髓反射和肌张力可增强。
在维持通气的情况下,吗啡本身使脑血流量减少,颅内压降低;但在呼吸抑制而致PaCO2升高的情况下,脑血流量增加,颅内压增高。
2.对呼吸的作用 吗啡有显著的呼吸抑制作用,表现为呼吸频率减慢。潮气量变化则依给药途径而异:静脉注射后一般都减少;其他途径给药时先增加后减少。呼吸频率减慢但潮气量增加时,每分钟通气量仍可正常;但潮气量减少时,每分钟通气量亦即下降。呼吸抑制程度与剂量相关,大剂量可导致呼吸停止,这是吗啡急性中毒的主要致死原因。吗啡对呼吸的抑制,主要在于延髓呼吸中枢对二氧化碳的敏感性降低;其次在于脑桥呼吸调整中枢受抑制。此外,吗啡还降低颈动脉体和主动脉体化学感受器对缺氧的反应性。
吗啡由于释放组胺和对平滑肌的直接作用而引起支气管挛缩,对支气管哮病人可激发哮喘发作。
3.对心血管系统的作用 治疗剂量的吗啡对血容量正常者的心血管系统一般无明显影响。对心肌收缩力没有抑制作用。有时可使心率减慢,可能与延髓迷走神经核兴奋和窦房结抑制有关。由于对血管平滑肌的直接作用和释放组胺的间接作用,可引起周围血管扩张而致血压下降,这在低血容量病人或用药后改为直立位时尤为显著。
4.对消化系统的作用 吗啡由于对迷走神经的兴奋作用和对平滑肌的直接作用,增加胃肠道平滑肌和括约肌的张力,减弱消化道的推进性蠕动,从而可引起便秘。
吗啡可增加胆道平滑肌张力,使奥狄括约肌收缩,导致胆道内压力增加。
5.对泌尿系统的作用 吗啡可增加输尿管平滑肌张力,并使膀胱括约肌处于收缩状态,从而引起尿潴留。动物实验中,吗啡可增加下丘脑-垂体系统释放血管升压素(抗利尿激素),使尿量减少。但在人体中证实,在没有疼痛刺激的情况下,吗啡并不引起血管升压素释放。
6.其他作用 吗啡可引起组胺释放而致皮肤血管扩张。吗啡由于兴奋交感神经中枢,促使肾上腺素释放,引起肝糖原分解增加,导致血糖升高。由于体温调节中枢受抑制,加上周围血管扩张,体热丧失增加,体温可下降。
【体内过程】
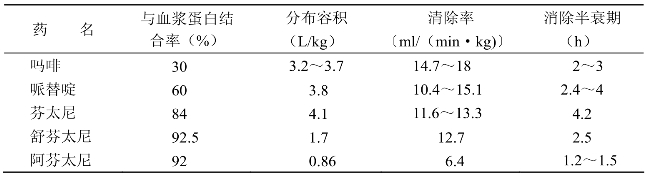
吗啡肌内注射后吸收良好,经15~30min起效,45~90min产生最大效应,持续约4h。静脉注射后约20min产生最大效应。吗啡与血浆蛋白结合率约30%,大部分分布到各实质性脏器和肌肉组织,分布容积大(3.2~3.7L/kg)。只有极小部分(静脉注射后不到0.1%)透过血-脑脊液屏障而到达中枢神经系统,但由于与阿片受体的亲和力强,可产生强效镇痛作用。小儿的血-脑脊液屏障更易被透过,故小儿对吗啡的耐量小。吗啡可透过胎盘而到达胎儿。
吗啡主要在肝脏经受生物转化,60%~70%与葡萄糖醛酸结合,5%~10%脱去甲基后形成去甲吗啡。这些代谢物主要从尿排出,7%~10%随胆汁排出。此外,有15%~20%以原型随尿排出。吗啡的清除半衰期为2~3h,老年人的清除率约减少一半,故用量须适当减少。
【临床应用】
吗啡主要用于急性疼痛病人,成人常用剂量为8~10mg,皮下或肌内注射。对休克病人应采用静脉注射途径,剂量酌减。
吗啡在临床上还常作为治疗左心力衰竭所致急性肺水肿的综合措施之一,以减轻呼吸困难,促进肺水肿消失。其作用机制尚未完全阐明,可能是一方面降低呼吸中枢对肺部传入刺激的敏感性,从而减弱过度的反射性呼吸兴奋;另一方面是扩张周围血管,降低血管阻力,从而减轻心脏负荷。
大剂量吗啡(1mg/kg)静脉输注曾一度用于复合全麻以施行瓣膜替换术等心血管手术。实践证实此种麻醉的深度不足以抑制对疼痛的应激反应,而且大剂量对血流动力学的干扰也较明显,近年来已被芬太尼及其衍生物取代。
吗啡禁用于下列情况:①支气管哮喘;②上呼吸道梗阻;③严重肝功能障碍;④待产妇;1⑤岁以内婴儿。
【急性中毒及其处理】
应用过量吗啡可造成急性中毒,其突出表现是昏迷、严重呼吸抑制和瞳孔针尖样缩小。此外,还可有血压下降、体温下降,以及缺氧所致的抽搐。最后因呼吸麻痹而致死。
对吗啡急性中毒的解救,首要的是气管插管后进行人工通气,补充血容量以维持循环,并给予特异性拮抗药纳洛酮。
二、哌替啶和苯哌利定
哌替啶(pethidine)和苯哌利定(phenoperidine)都是苯基哌啶(phenylpiperidine)衍生物。哌替啶商品名哌替啶(dolantin),化学名1-甲基-4-苯基哌啶-4-羟酸乙酯。苯哌利定又名吩哌啶或菲诺哌啶,化学名1-(3-羟基-3-苯基丙基)-4-苯基哌啶-4-羟酸乙酯。两药的化学结构很相似。
【药理作用】
哌替啶和苯哌利定的作用都与吗啡相似。哌替啶的镇痛强度约为吗啡的1/10。肌内注射哌替啶50mg,可使痛阈提高50%;肌内注射125mg,使痛阈提高75%,相当于吗啡15mg的效应。其作用持续时间为吗啡的1/2~3/4。苯哌利定的镇痛强度为哌替啶的50~100倍。静脉注射后作用持续30~60min,但其残存的镇痛作用可持续4~6h。这两药的镇静作用较吗啡稍弱,也可产生轻度欣快感。反复使用也容易产生依赖性。
这两药对呼吸都有明显抑制作用,其程度与剂量相关。(https://www.xing528.com)
哌替啶有奎尼丁样作用,降低心肌的应激性。对心肌有直接的抑制作用,尤其在代偿机制受到削弱的情况下更为明显。对血压一般无影响,但有时可因周围血管扩张和组胺释放而致血压下降,甚至引起虚脱。心率可增加,可能与其阿托品样作用有关。苯哌利定也使血压轻度下降,心率轻度增快或减慢。
两药的其他作用,如引起呕吐、抑制胃肠蠕动、增加胆道内压力等,与吗啡相似。
【体内过程】
哌替啶可经肠道吸收,但其生物利用度仅为肌内注射的一半。与血浆蛋白结合率为60%,其余迅速分布至各脏器和肌肉组织,分布容积达3.8L/kg。此药也可透过胎盘。哌替啶主要在肝脏进行生物转化,约90%或是水解而成为哌替啶酸,或是脱去甲基而成为去甲哌替啶,后者再经水解而成为去甲哌替啶酸,然后随尿排出。少量以原形从尿中排出,其排出的量与尿的pH有关:当尿pH正常时,一般不到5%;当尿pH降至5以下时,则可增加到25%左右。清除率10.4~15.1ml/min。消除半衰期2.4~4.4h。
苯哌利定进入体内后约有50%在肝内进行生物转化,形成哌替啶和哌替啶酸,哌替啶再按上述方式转化,然后随尿排出。另有50%以原形从肾脏排出。其清除率为13±0.9ml/(min·kg)。消除半衰期为193min。
【临床应用】
哌替啶和苯哌利定的临床用途和禁忌证与吗啡基本相同。在临床麻醉中哌替啶较吗啡更常作为辅助用药。最初实施神经安定镇痛时,是采用苯哌利定与氟哌啶醇合用,组成所谓Ⅰ型神经安定镇痛(NLA),现已少用。
【不良反应】
特大剂量哌替啶常先引起中枢神经系统兴奋现象,表现为谵妄、瞳孔散大、抽搐等,可能是由于其代谢物去甲哌替啶大量蓄积所致。
接受单胺氧化酶抑制药(如异丙菸肼等)的病人应用哌替啶,可产生严重反应,表现为严重的高血压、抽搐、呼吸抑制、大汗和长时间昏迷,甚或致死。其原因可能是单胺氧化酶抑制药抑制体内单胺氧化酶活力,使哌替啶及其代谢物去甲哌替啶的降解受到抑制,从而引起毒性反应。
三、芬太尼及其衍生物
芬太尼(fentanyl)及其衍生物——舒芬太尼(sufentanil)和阿芬太尼(alfentanil)也都是合成的苯基哌啶类药物。芬太尼是当前临床麻醉中最常用的麻醉性镇痛药,舒芬太尼和阿芬太尼的应用也有逐渐增多的趋势。
【药理作用】
芬太尼的镇痛强度为吗啡的75~125倍,作用持续时间约30min,舒芬太尼的镇痛强度更大,为芬太尼的5~10倍,作用持续时间为其2倍。阿芬太尼的镇痛强度较芬太尼小,约为其1/4,作用持续时间约为其1/3,故称为超短效镇痛药。
这三种药对呼吸都有抑制作用,主要表现为频率减慢。芬太尼注射后5~10min呼吸频率减慢至最大程度,抑制程度与等效剂量的哌替啶相似,持续约10min后逐渐恢复。舒芬太尼和阿芬太尼的呼吸抑制作用与等效剂量的芬太尼相似,只是前者持续时间更长,后者持续时间较短。
这三种药对心血管系统的影响都很轻,不抑制心收缩力,一般不影响血压。芬太尼和舒芬太尼可引起心动过缓,此种作用可被阿托品对抗。
这三种药也可引起恶心、呕吐,但都没有释放组胺的作用。
【体内过程】
芬太尼的脂溶性很高,故易于透过血-脑脊液屏障而进入脑,也易于从脑重新分布到体内其他组织,尤其是脂肪和肌肉组织。单次注射的作用短暂,与其再分布有关。如反复多次注射,则可产生蓄积作用,其作用持续时间延长。注药后20~90min血药浓度可出现第二个较低的峰值,与药物从外周室转移到血浆有关。除脂肪和肌肉组织外,胃壁和肺组织也是贮存芬太尼的重要部位。静脉注射后20min,胃壁内含量约为脑内的2倍。胃壁释出的芬太尼到肠道碱性环境中被再吸收而进入循环;贮存于肺组织的芬太尼,当肺通气灌注比例关系改善后,也被释放到循环中,从而形成第二个峰值。尽管芬太尼单次注射的作用时间较吗啡和哌替啶短暂,其消除半衰期却较长,见表3-3。
表3-3 麻醉性镇痛药的药代动力学参数
芬太尼主要在肝内经受广泛的生物转化,通过脱去甲基、羟基化和酰胺基水解,形成多种无药理活性的代谢物,随尿液和胆汁排出。不到8%以原形从尿中排出。
舒芬太尼的亲脂性约为芬太尼的2倍;与血浆蛋白结合率较芬太尼高,而分布容积则较芬太尼低(表3-3)。虽然其消除半衰期较芬太尼短,但由于与阿片受体的亲和力较芬太尼强,故不仅镇痛强度更大,而且作用持续时间也更长。舒芬太尼也在肝内经受广泛的生物转化,形成N-去烃基和O-去甲基的代谢物,然后随尿和胆汁排出。不到1%以原形从尿中排出。
【临床应用】
芬太尼、舒芬太尼和阿芬太尼主要用于临床麻醉,作为复合全麻的组成部分。芬太尼与氟哌利多合用,组成所谓Ⅱ型NLA。由于这三种药对心血管的影响都很小,常用于心血管手术麻醉。舒芬太尼的镇痛作用最强,用于复合全麻的效果更佳,心血管状态更稳定。阿芬太尼由于其药代动力学特点,很少有蓄积作用,短时间手术可分次静脉注射,长时间手术可持续静脉滴注,应用更加灵活方便。
【不良反应】
快速静脉注射芬太尼或舒芬太尼可引起胸壁和腹壁肌肉僵硬而影响通气,可用肌松药或阿片受体拮抗药处理。
由于其药代动力学特点,芬太尼或舒芬太尼反复注射或大剂量注射后,可在用药后3~4h出现延迟性呼吸抑制,临床上极应引起警惕。
芬太尼、舒芬太尼和阿芬太尼也可产生依赖性,但较吗啡和哌替啶轻。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。




