二、心 痛
医案一
某男,36岁。初诊:1997年11月12日。病人近月来时觉心前区闷痛,每次发作持续3~5分钟,劳累易诱发,伴神疲嗜卧、形体肥胖、夜寐不安、大便溏泄、唇舌暗、舌尖有瘀斑、舌苔腻、脉弦涩,心电图示I、aVL、V4~V6T波低平,诊为冠心病、心绞痛,证属心脉瘀阻、脾虚湿盛,治从活血化瘀、健脾化湿。处方:生黄芪30克,丹参20克,川芎10克,葛根30克,生蒲黄10克(包煎),郁金10克,地龙10克,党参10克,云茯苓20克,生山楂10克,苍术10克,干荷叶15克,法半夏10克,生甘草5克。14剂,每日1剂,水煎2次,饭后服。二诊:药后心前区疼痛发作明显减少,神疲嗜卧、睡眠较前改善,舌苔薄腻、脉弦涩,治宗前法,续服前方14剂。三诊:仅偶有心前区闷痛,余无特殊不适,嘱其在家中休养,续服原方14剂。药后诸症状消失,心电图示:窦性心律,ST-T无异常。以后偶有心前区闷痛,均以原方煎服取效。
【按】 冠心病、心绞痛属中医胸痹心痛范畴,其病机有虚实两方面,虚者应首推脾气虚弱,实者以痰湿血瘀为主,终致心脉痹阻而发病。治疗则在重视健脾益气的同时,注意化瘀祛痰,而蒲黄入心经,化瘀止痛力强,同时能利水泄浊,且现代药理研究也证实其能增加冠脉血流量,减慢心率,改善心肌血液循环的作用。本例以蒲黄配丹参、郁金、地龙、山楂、川芎增强活血化瘀通络止痛;而以黄芪、党参、云茯苓等健脾益气化湿治其本;蒲黄配苍术、荷叶、法半夏等除痰泄浊,诸药合用协同增效,标本兼治,故疗效显著。
吾师喜用蒲黄,他认为蒲黄性味甘平而归肝心两经,入血、走上彻下无所不达,其功效双向,既能收敛止血,又能化瘀行血,故止血而无留瘀之弊,化瘀而无出血之害,尤适于既有出血证又有瘀滞者。临床应用蒲黄多随证配伍定向以增其效,在止血方面,蒲黄敛涩,能缩短出凝血时间及凝血酶原时间,增加血小板数及其黏附率,可广泛应用于多种血证,如治血尿、血淋时多配生地黄、白茅根、大蓟、小蓟、琥珀末;治疗上消化道出血配生大黄粉、白及粉、侧柏叶炭共为粉吞服;治疗痔疮出血可配炒防风、地榆炭、生槐花;治妇女崩漏配炒阿胶;在活血祛瘀止痛方面,多配郁金、延胡索、川芎,在妇科疼痛如痛经、产后瘀滞腹痛配五灵脂、茺蔚子、香附、延胡索等,但必须指出,蒲黄对子宫有明显的兴奋作用,使其收缩力增强、紧张度增高,对产后瘀滞子宫复原不良者有效,但对妊娠胎漏则属禁忌;在降血脂方面多配泽泻、山楂、荷叶;在平肝降压方面多配钩藤、石决明、生龙骨、牡蛎。在外用方面,可用蒲黄、三七粉外敷创口,散瘀消肿止血作用甚佳;蒲黄配青黛、冰片外扑治疗口疮;蒲黄配青黛、黄芪、地肤子等共研末外扑治疗湿疹效佳;另外因蒲黄对结核杆菌有一定抑制作用,临床上可用其与百部、白果共研末外治结核寒性脓肿在体表溃破或形成溃疡、窦道者。蒲黄内服剂量不必过大,一般10克即可达到治疗效果,外用适量。收敛止血须炒用,其余生用即可。
总之,蒲黄在收敛止血、化瘀止痛、降脂降压、利尿通淋等方面有理想的效果,临床若配伍得当,可使疗效倍增,具有广泛的临床应用价值。
引自《臧堃堂医案医论》
医案二
隋某,男,42岁。初诊:1998年3月17日。病志号:98031742。2年前自觉胸闷,偶有微痛。1周前左胸痛加重,连及肩背,痛有定处,如锥刺感,甚则下颌疼痛,伴有心悸,舌质紫暗,脉弦。心电图示:V1~V4T波倒置,V4~V6ST段轻度下移。辨证为胸中血瘀。治以活血祛瘀、行气止痛之法。处方:丹参25克,川芎15克,红花15克,郁金15克,木香10克,当归15克,枳壳15克,赤芍15克,姜黄15克,三七粉(冲服)10克,延胡索15克,炙甘草15克。6剂,水煎服。3月24日二诊:胸闷、心悸明显减轻,舌质略暗,脉略细。方中行气活血之品久服可耗伤正气,尤以木香辛香走窜为最,故上方去木香。脉细为阳气不足,故加黄芪25克,桂枝15克,以扶正气,增强益气活血、温通心脉之效。3月31日三诊:服上方6剂,胸脘微觉痞闷,下颌已不痛,舌质基本正常,脉已不细,于前方加陈皮15克,以行气和胃。4月7日四诊:服上方6剂,诸症皆消,心电图T波大致正常,惟脉略数,于上方去桂枝,续服8剂,以善其后。
【按】 血瘀是胸痹心痛临床上最为常见的证候,但有轻有重,有缓有急。本例患者血瘀见证较为明显,而虚证不彰,故处方以活血化瘀、行气止痛为主。临床用活血行气之剂一般取效较快,但过服必伤气血,故须谨慎。本方以丹参为君药,化瘀血,生新血,祛瘀不伤正,《本草汇言》中云:“丹参,善治血分,去滞生新,为调经顺脉之药也。”三七善能化瘀定痛,《医学衷中参西录》中云:“三七善化瘀血而不伤血……使瘀血之聚者速化而止痛。”红花能通利经脉,破瘀行血,《本草经疏》中云:“红蓝花,乃行血之要药……入心入肝,使恶血下行。”二者助君药化瘀止痛,共为臣药。赤芍能除血痹,散恶血。川芎行气活血止痛,能上行头目,下行血海。延胡索、郁金、姜黄行气活血止痛,当归养血和血,使活血而不伤血。血随气行,气行则血行,故方中又佐枳壳、木香行气以助活血之力。枳壳且能理气宽胸,行胸膈滞气。以甘草为使,调和药性,并能益气和中、固护正气,使活血行气而不伤正。
引自《中国百年百名中医临床家段富津医案》
医案三
李某,女,46岁。初诊:1998年12月5日。病志号:98120563。左侧胸痛1年余,遇劳加重,日轻夜重,每于夜半胸痛难忍,不能入睡,周身乏力,呼吸气短,舌暗淡,苔薄白,脉沉无力。西医诊断为冠心病、心绞痛。心电图示:V4、V5、V6,ST-T下降。辨证:气虚血瘀。治则:益气活血法。处方:黄芪30克,人参15克,丹参25克,当归、川芎、郁金、生山楂、赤芍、红花、甘草各15克,三七面(冲服)6克。6剂,水煎服。12月11日二诊:服上方5剂即胸痛大减,惟脉略迟缓,于上方加桂枝I5克,以生姜为引。12月17日三诊:又进6剂,诸症显著好转。继用上方调理2周,症状不著,心电图明显改善。
【按】 气虚血瘀是胸痹心痛的常见证候。本案患者,既见气虚之征,又见血瘀之象,乃气虚血瘀并重之证。方中以人参、黄芪补气为君,二者相伍,能补一身之气,且益气有助于血行。以丹参、红花为臣,活血化瘀。佐以当归、川芎养血活血,既祛瘀血生新血,又祛瘀而不伤血。三七、郁金活血行气止痛;山楂通行气血,有活血祛瘀止痛之功;赤芍活血散瘀止痛,此四味共助祛瘀止痛之效。方中炙甘草既助君药参芪补气,又可调和诸药,以为佐使。二诊胸痛大减,表明气虚得补,瘀血得活。但脉略迟缓,乃兼心阳不足之象,故加桂枝、生姜温通心阳而收功。
引自《中国百年百名中医临床家段富津医案》
医案四
褚某,52岁。初诊:2001年9月7日(白露)。病史:胸闷胸痛4~5年,在西医院查心电图示:T波倒置,ST段下移。确诊为冠心病、心绞痛。近1个月来自感胸闷胸痛频作,每日发作2~3次,每次持续5~6分钟,心前区有重物堵压之感,饱食后诸症加重,纳谷不香,双下肢浮肿。既往曾患胆结石3年。检查:舌质紫黯,苔薄白腻,脉象细滑,血压140/80mmHg,面色晦暗,形体肥胖,莫非征阳性。辨证:痰浊盘踞,胸阳不展,可见胸闷且痛,心前区有重物堵压感。痰湿困脾,纳谷不香;脾失健运,水湿内停,下肢浮肿;饱食后气机运行受阻,故感诸症加重。面色晦暗,形体肥胖,均为痰瘀之症。其病位在心,证属痰瘀壅阻,胸阳被遏。诊断:胸痹心痛。痰浊痹阻,痰瘀互结证;冠心病稳定型劳累性心绞痛。治法:清热祛痰,宽胸理气。选用《三因极一病证方论》之温胆汤合《金匮要略》之瓜蒌薤白白酒汤加减。处方:竹茹10克,枳壳10克,云茯苓10克,陈皮10克,石菖蒲10克,郁金10克,全瓜蒌30克,薤白10克,川芎10克,苏木10克,野菊花10克,丹参30克,赤芍10克,牡丹皮10克,车前草30克,葛根10克。
结果:上方每日1剂,水煎分2次服。连服14剂后,自感心前区重物堵压感缓解。因情绪不舒而致血压升高,血压150/90mmHg,苔薄腻。治疗改用平肝潜阳,祛痰利湿之法,选用沈师经验方祛痰平肝汤合瓜蒌薤白白酒汤:钩藤15克(后下),泽泻10克,莱菔子10克,川芎10克,丹参30克,川楝子10克,延胡索10克,石菖蒲10克,郁金10克,全瓜蒌30克,薤白10克,连翘10克,葛根10克,白菊花10克,车前草30克。正心泰胶囊,每次4粒,每日2次。服用半个月后血压复常,为120/80mmHg,偶感心前区窒塞憋闷,疼痛牵掣至后背,遇急躁刺激则加重,纳可,舌淡黯,苔黄腻,脉细弦。上方去钩藤、泽泻,以温胆汤加野菊花、牡丹皮、栀子、金银花清泄肝热。加减连服3个月后偶有胸闷气短、后背疼痛、胃脘部胀痛,舌淡红,苔薄黄,脉弦细。痰瘀之邪渐除,故停用汤药,改服正心泰胶囊,每次4粒,每日2次,服用3个月,2年后随诊,查心电图大致正常,患者生活如常。
【按】 沈师认为胸痹病,胸闷苔腻者系痰浊闭塞之证,退苔腻乃取效之本,治疗时,祛痰为主,兼以化瘀,即痰瘀同治。此案投“温胆汤合瓜蒌薤白白酒汤”祛除胸膈之痰浊,宽胸理气止痛。痰浊易热化,故加野菊花、全瓜蒌清热祛痰;薤白通阳散结,利气宽胸,善治胸痛彻背,因其活性成分只溶于乙醇,不溶于水,故投薤白止心痛务用乙醇做引子共同浸泡;因痰瘀易致互结,加苏木活血化瘀,温通止痛,为治疗心痛要药;痰浊阻滞,血脉运行缓慢,加川芎、赤芍、牡丹皮、葛根加强活血通脉之力;车前草驱邪外出,给痰浊以出路。后因患者情绪不舒,痰浊扰动,上蒙清窍,血压升高,故投沈师经验方祛痰平肝汤,其中钩藤、泽泻、莱菔子祛痰利湿,引热下行,川芎透窍上行,配下行之品调理升降气机。如低压偏高,苔腻较重则用海藻软坚祛痰,再辅以疏肝理气之柴胡、川楝子、延胡索调畅气机;石韦、金钱草、栀子清热疏肝,利湿驱邪;生山楂、生牡蛎软坚散结,健脾和胃。全方共奏清热祛痰,宽胸理气,健脾和胃之功。
中老年冠心病患者常见肾亏不足表现,目前市售心病中成药惟有正心泰胶囊含槲寄生,可调补肾之阴阳,最为适宜,故沈师治中老年冠心病常以此药善后收功。
引自《沈绍功验案精选》
医案五(https://www.xing528.com)
孙某,男,58岁。初诊:1981年6月27日。宿罹左侧胸痛之疾,年必一、二作。自客冬起始,发作频繁,今春尤甚。8日前于劳累后骤觉胸痛且麻,状如电击,连及肩臂胁肋,剧则汗出,立即含服硝酸甘油片未效,续含一片后痛势稍定,询得气道阻塞,呼吸短促,动则咳喘,肢清怯冷,心悸怔忡,面色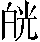 白,腹胀满不硬,临圊时虚坐努责,欲大便而不得。脉迟而弱,有代象;唇紫舌淡晦,边有齿痕瘀斑,苔白。证属真心痛,已经七载,年近耳顺,阳气已衰,阴寒用事,寒则血泣而气滞,经日“不通则痛”。治宜温经通阳、活血行气。处方:炙甘草6克,红参9克(另煎冲服),桂枝6克,淡干姜、北细辛各3克,制乳香、没药各4.5克,西毛珀1.5克(研末吞服)、黄郁金9克,淡肉苁蓉12克,火麻仁9克。3剂。7月2日复诊:胸痛大减,肢体渐暖,大便畅行,咳喘亦衰。症情大有好转,前方去火麻仁,加鲜薤白9克(水洗)。3剂。三诊仍守前方,以后症状日渐消失,症情稳定。
白,腹胀满不硬,临圊时虚坐努责,欲大便而不得。脉迟而弱,有代象;唇紫舌淡晦,边有齿痕瘀斑,苔白。证属真心痛,已经七载,年近耳顺,阳气已衰,阴寒用事,寒则血泣而气滞,经日“不通则痛”。治宜温经通阳、活血行气。处方:炙甘草6克,红参9克(另煎冲服),桂枝6克,淡干姜、北细辛各3克,制乳香、没药各4.5克,西毛珀1.5克(研末吞服)、黄郁金9克,淡肉苁蓉12克,火麻仁9克。3剂。7月2日复诊:胸痛大减,肢体渐暖,大便畅行,咳喘亦衰。症情大有好转,前方去火麻仁,加鲜薤白9克(水洗)。3剂。三诊仍守前方,以后症状日渐消失,症情稳定。
【按】 《素问·脏气法时论》中关于“心病者,胸中痛,胁支满,胁下痛,膺臂肩胛间痛,两臂内痛,虚则胸腹大”的症状描述,与本例颇有吻合之处。此属险证,《灵枢》早已指出:“真心痛,手足青至节,心痛甚,旦发夕死,夕发旦死。”因而应有正确的辨证和及时的治疗。本证脉证合参,属心阳不足,而之所以能主血,全赖心脏阳气之温煦推行;此次病发自劳累,“劳则气耗”,心阳益伤,运血无能,以致血行泣滞,气亦随之闭阻,诚如《诸病源候论》中所云:“心为诸脏主而藏神,其正气不可伤,伤之而痛为真心痛。”处方以仲师炙甘草汤为主方,用其阳药而去其阴药,另参活血行气之品,气血温通,通则不痛,因而得以转机。此外,患者阳气亏虚,大肠传导无力而成虚秘,故欲大便而不得。由于大肠与肺相表里,大便不通者腑气不行,腑病及脏,肺气尤加壅滞。一方面“诸气膹郁,皆属于肺”;另方面肺主气而心主血,肺气不利则心血阻滞,其痛则剧。方中予肉苁蓉兴阳滑肠,麻仁润肠通便,便后腑气通,肺气和,心血得以顺利运行,因而症情缓解。
引自《中医临证求实》
医案六
例1:李某,男,62岁。1992年4月11日就诊。患者胸痛3年余。情绪波动或每到夜间胸痛发作,疼痛较剧,持续数分钟,含硝酸甘油后缓解,胸痛发作时伴有心前区压迫感,时有头晕心悸,大便偏干。舌质紫暗有瘀斑,苔薄白,脉沉涩。心电图示慢性冠状动脉供血不足,血压136/90mmHg,心率每分钟80次,律整,心尖区可闻及三度收缩期杂音,S4。诊断:胸痹(冠心病)。辨证:心血瘀阻。治法:活血化瘀止痛。处方:血府逐瘀汤加减。柴胡15克,枳实6克,赤芍15克,当归10克,川芎6克,桔梗6克,牛膝12克,桃仁10克,红花6克,延胡索10克,五灵脂10克,细辛3克,生地黄12克。水煎服,每日1剂。治疗经过:上方服12剂,胸痛明显减轻,大便正常,有疲劳感。以上方去生地黄、桃仁、延胡索,加黄芪18克。又服12剂,胸痛基本消失,复查心电图有明显改善。
例2:王某,女,56岁,1992年3月10日就诊。患冠心病8年、原发性高血压病6年。平时感胸闷、胸痛、憋气,活动后加重。1周前因劳累而致病情加重,伴气短乏力,食欲不振,精神疲惫,睡眠多梦,时有眩晕。舌质暗红,苔薄白,脉弦。心率每分钟86次,律整,心尖区三度收缩期杂音,A2>P2,S4,血压150/98mmHg,心电图示慢性冠状动脉供血不足。诊断:胸痹(冠心病)。辨证:气虚血瘀。治法:益气活血。处方:益心健脑汤加减。黄芪30克,葛根30克,桑寄生30克,丹参30克,川芎6克,生山楂18克,细辛3克,前胡15克,炒酸枣仁30克。水煎服,每日1剂。治疗经过:以上方加减出入服用18剂,3月31日复诊,症状消失,唯有活动后感胸闷,血压135/90mmHg,心电图恢复为正常范围。
【按】 冠心病患者单纯属心血瘀阻者少,而属气虚血瘀者居多。气虚血瘀患者的临床表现特征为活动后胸闷胸痛发作或加剧,病情与劳累的关系非常密切,并伴有疲乏无力、气短懒言等气虚的证候。周老在多年的临床实践中,用自拟“益心健脑汤”治疗气虚血瘀之冠心病,或用于气虚血瘀之高血压病、脑栓塞、脑血栓形成、脑动脉硬化以及心律失常、高脂血症等心脑血管疾病,均取得显著的临床治疗效果,故命之为“益心健脑汤”。本方以益气活血为宗旨,方中黄芪补心肺之气,葛根升脾胃之气,桑寄生益肾气,丹参活心血,川芎行肝血,生山楂消中积。诸药配伍,益诸脏之气,活一身之血,使气旺血活,心脉得通,脑以得养,从而达到益心健脑之功能。据现代药理研究,以上诸药均具有不同程度的扩张心脑血管、增加心脑血流量、降血脂、降血压以及抗心律失常等功能。
本方的加减应用,主要根据患者病证的变化和兼症的多少而进行。如出现畏寒肢冷等阳虚证候,则加桂枝6克,炮附子10克;出现口干、舌红少苔、大便干结等阴虚证侯,则加麦冬12克,生何首乌30克;体倦神疲、气短等气虚症状明显者,加党参30克,五味子6克;血瘀气滞疼痛明显者,加延胡索10克,细辛3克,香附12克;胸闷憋气较重者,加瓜蒌30克,前胡12克;失眠多梦者,加炒酸枣仁30克,首乌藤30克;胃脘不舒、疼痛痞闷者,去丹参。
引自《中国百年百名中医临床家周次清医案》
医案七
吴某,59岁,男,干部。1999年11月2日初诊。经某医院确诊为冠心病。胸闷气短,发作时则心窝部气憋,攻冲作痛,呕恶。曾在外地某医院治疗无效,来哈经确诊冠心病后给予丹参注射液、硝苯地平(心痛定)、单硝酸异山梨酯(鲁南欣康)等,效不显,来中医就诊。除上述症状外,食纳极差,食量稍多则心窝部胀痛,呕恶,舌苔白腻,脉象沉缓,辨证:气郁痰湿阻滞。治则:疏郁化痰通络法。处方:半夏20克,陈皮15克,茯苓15克,石菖蒲15克,郁金10克,枳实15克,甘草10克,党参15克,香附15克,川芎15克,苍术15克,神曲15克,竹茹15克,川黄连10克,生姜10克。水煎,每日2次服。11月16日复诊:服药14剂,胃脘胀痛大减,气逆上冲明显减弱,次数减少,自感胸中宽畅舒适,嘱继服此方。12月3日复诊:上述症状基本消失,舌苔薄润,脉象缓,心电图复查供血不全已明显好转,但T波略低平,较前缓解。
【按】 据张琪教授临床观察,冠心病其病因病机与饮食失节、醇酒厚味无度、脾胃损伤有关。脾胃失调,运化功能失司,气逆津液不能敷布,聚而生痰,痰浊瘀阻,随气升降,在肺则咳,在胃则呕,阻碍清阳则头眩,在心则悸动,在背则冷,在胁则胀等。前人认为善治痰者,不治痰而治气,气行则一身津液随气顺,则痰自消也。当然,控制饮食,也是更为重要的环节。本方温胆汤加顺气之药意即在此。如症见连连呕呃、胸满胁胀、心悸等,皆是气滞痰郁作祟,本方中枳实、竹茹、陈皮、石菖蒲、郁金、香附皆疏郁理气之药,半夏辛温化痰,茯苓养心淡渗除湿,甘草和中,生姜温中降逆,稍佐党参益气以防伤正,诸药配伍为治气郁痰湿阻络之有效方剂。
引自《中国百年百名中医临床家张琪医案》
医案八
方某,男,62岁,干部。门诊号:72382。病史:1972年体检中发现有慢性气管炎,轻度肺气肿,升主动脉增宽,左心室增大。1973年12月3日,由于用脑过度,饭食过量,吸烟太频,突然头晕心烦,恶心呕吐,心前区剧烈疼痛,暴发心肌梗死,血压急剧下降(50/30mmHg),脉搏36次/分。病势危急,经某医院抢救,始转危为安。1974年春节前,转青海省某医院,以西药为主,配合服中药(冠心二号为主方)。到1974年8月中旬,虽然血压基本正常,但仍不稳定,依然胸闷,气短,心绞痛每日发作两三次,每次几秒钟至几分钟,于是转到北京治疗。先住某医院,后转某医院,皆以中西医结合办法医治年余,血压渐趋稳定和正常,但心绞痛每天仍有发作,一日2~3次,每次3~5秒至1~2分钟,偶尔可达十几分钟,时伴见头晕。以后又经杭州、上海、太原等地治疗,心绞痛一直未控制。
1977年3月11日初诊:患者被人搀扶而来,摇头,歪嘴,口角流涎,言语不清。左胸部疼痛、憋胀,近日稍好,气短,时有心悸,睡眠尚好,多梦,口干咽燥,左手冷,右手热,左膝痛,食欲一般,大便如常,小便频急、色黄,有尿不尽的感觉,尿时灼痛。脉弦急,左脉较右虚弱。舌苔薄白,舌质稍赤,舌中间有一道光剥无苔。诊为胸阳不振,络脉瘀滞为主,兼有肾气不固。治以振胸阳、化瘀滞,辅以固肾安神。处方:瓜蒌12克,薤白10克,生蒲黄6克,炒五灵脂10克,丹参12克,桃仁6克,当归10克,远志6克,炒酸枣仁12克,麦冬10克,菟丝子15克,甘草梢5克,竹叶10克,覆盆子10克,枸杞子10克,川牛膝10克。水煎服。4月20日二诊:上方经11次增损,服20余剂,左胸部疼痛无明显减轻,睡眠较好,咳嗽有痰,舌苔薄稍黄,脉沉而不弦。仍遵原法,上方加红花6克,延胡索10克,茯苓10克,七爪红6克,胆南星6克,半夏10克,去麦冬、竹叶、覆盆子、枸杞子、川牛膝。水煎服。5月25日三诊:上方7次加减化裁,左胸部疼痛,疗效仍不明显,23日心绞痛又剧烈发作一次,猛烈窜痛,持续三四分钟,有时疼如针刺或刀割,睡眠尚可,咳吐白黏痰,苔腻,脉稍数,沉而弦。仍遵原法,加重理气之品。处方:瓜蒌15克,薤白12克,生蒲黄10克,炒五灵脂10克,丹参15克,白檀香6克,砂仁3克,桃仁10克,红花6克,炙甘草5克,远志5克,石菖蒲5克,炒酸枣仁15克,当归10克,川芎6克,菟丝子15克,枸杞子10克,覆盆子10克,云茯苓10克,半夏10克,橘红6克。水煎服。6月20日四诊:服5月25日方4剂后,左胸部疼痛减轻,继续服用8剂,左胸疼痛逐渐减轻,由刺痛变为隐痛,近来一直未发作剧烈绞痛,每次发作时间亦见缩短,食欲、大便、睡眠较好,小便同前,苔薄白,脉沉弱。上方加丹参至21克,红花至10克,加山药10克。继服。7月26日五诊:上方加减服16剂,左胸疼痛以隐痛为主,虽时轻时重,但病情较前明显好转,一直稳定,食欲、大便好,小便有时仍频数,苔淡白,舌中无苔处较前缩小,脉沉稍弦。仍遵原法加减。处方:瓜蒌15克,薤白12克,生蒲黄10克,炒五灵脂10克,白檀香5克,丹参21克,桃仁10克,红花10克,炙甘草6克,远志6克,当归10克,川芎6克,菟丝子18克,枸杞子10克,覆盆子10克,五味子6克,茯苓10克,橘红6克,半夏6克,砂仁3克,炒酸枣仁15克。水煎服。9月9日六诊:服上方17剂,诸症渐安,但因昨日气候突然变化,发作一次心绞痛,较剧,今日又转轻,脉沉,右脉原弦大,现已转缓,余症同前。仍遵前法。处方:瓜蒌15克,薤白12克,生蒲黄10克,炒五灵脂10克,丹参21克,檀香5克,砂仁5克,桃仁10克,红花10克,川芎6克,菟丝子15克,五味子10克,枸杞子10克,覆盆子10克,炙甘草6克,远志6克,半夏10克,橘红6克,当归10克,炒酸枣仁15克。水煎服。10月5日七诊:上方又经2次调整,病情平稳,其间因患感冒,停服上药,心绞痛未剧烈发作。现在感冒已愈,食欲、大便好,小便频数减轻,仍咽痒,有白沫痰,劳累时心绞痛隐隐发作,瞬时即止,舌质稍红,苔淡,舌中光剥区缩小,脉沉弱。原方加前胡6克继服。10月30日八诊:上方加减服20余剂,病情平稳。近来又感冒,鼻痛,身乏力,头闷,咽痒,咳嗽,白沫黏痰,胸隐痛,尿频,小便困难,舌淡,苔黄,脉弦数。治以辛凉解表,理气止嗽为主。处方:桑叶10克,菊花10克,甘草5克,前胡10克,七爪红10克,紫菀10克,芦根15克,杏仁6克,荆芥穗6克,连翘12克,瓜蒌12克,菟丝子18克,五味子6克,覆盆子10克。1978年3月3日九诊:上方加减服4剂后,感冒基本治愈,又改用以前治冠心病方,诸症均好转。左胸只有偶然的隐隐作痛,尿频减轻(夜尿由五六次减为二三次),舌苔薄白,舌中心剥苔已不明显,脉沉弦。处方:瓜蒌15克,薤白10克,当归10克,川芎6克,赤芍10克,北沙参12克,麦冬10克,五味子6克,砂仁5克,沉香6克,前胡10克,紫菀10克,橘红6克,炙甘草5克,百部6克,菟丝子15克,覆盆子10克,枸杞子10克,冬虫夏草6克,丹参15克,竹叶6克,山茱萸10克。水煎服。3月28日十诊:上方加减调整6次,病情平稳,偶有胸部隐痛,食纳好,小便频数,量少,疼痛,经西医检查前列腺肥大。舌苔干白,边尖红,脉沉稍弦。治以补肾通淋。处方:当归10克,赤芍10克,炒栀子6克,甘草梢5克,赤茯苓10克,滑石10克,泽泻10克,竹叶6克,生地黄12克,木通6克,菟丝子10克,覆盆子10克,枸杞子6克,山药15克,白茅根15克,麦冬10克,玄参10克。水煎服。4月25日十一诊:上方加减服用1个月余,小便频,尿道痛较前明显好转,咽痒,吐白痰,口干,心绞痛一直平稳,没有剧烈发作,一周内偶有一二次隐隐作痛。最近在我所(山西省中医研究所)做心电图复查,与1977年3月中旬所做心电图相比有明显好转,心肌缺血情况已不明显。病情逐渐稳定。拟心肾兼顾,缓缓调理以期巩固。处方:熟地黄12克,山茱萸10克,山药10克,云茯苓6克,泽泻6克,牡丹皮6克,覆盆子10克,枸杞子10克,橘红6克,前胡10克,白术10克,甘草梢5克,竹叶6克,白茅根10克,瓜蒌15克,薤白10克,生蒲黄6克,炒五灵脂6克,丹参12克。水煎服。1个月后复查,病情稳定。患者精神很好,已于5月下旬返回青海,恢复工作。
【按】 本案是1例病情严重而危险的冠心病患者,经多方抢救,脱离险境,但心绞痛发作,一直未能控制。经张老耐心、认真医治,坚持1年有余,诊治60多次,服药350余剂,终于使每日发作3~5次的心绞痛得到控制,几经合并重感冒及前列腺肥大等疾病的影响与折磨,都未使心绞痛剧烈发作,可见效果是肯定和稳固的。在本例的治疗过程中,有以下两点值得重视:
1.治慢性病,善于守法是治愈的关键。本例既气滞憋胀,又血瘀刺痛,故以理气化瘀为大法,开始治疗3个月,病情并未明显改善,而持之以恒,定法不易,于6月份初见功效。坚持年余,终于收功。
2.理气化瘀的大法虽属正确,选药、用量、配伍是否切合病机,仍然不可忽视。如本案从三诊时加大理气药比例,加用白檀香、砂仁后开始见效。李时珍云:“白檀香辛温,气分之药也,故能理卫气而调脾肺,利胸膈。”砂仁“理元气、通气滞。”配合失笑散、桃仁、红花、丹参、川芎之类,通滞气行瘀血,气血流畅,瘀滞何有?故全方力量倍“增”,才使如此顽固之心绞痛遂渐减轻,心肌缺血得以改善。
引自《中国百年百名中医临床家张子琳医案》
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。




